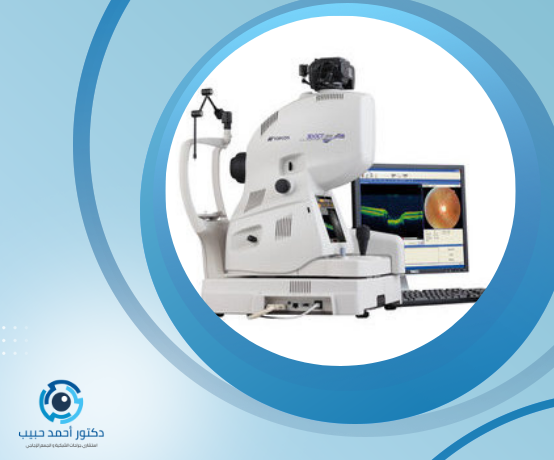
تصوير الشبكيّة OCT: أدق فحص لحالة الشبكيّة والعصب البصري… بخبرة عيادة د. أحمد حبيب
لو بتعاني من زغللة، تشوّه في الخطوط، نقاط طافية (Floaters)، أو دايابتك ومحتاج متابعة للماكيولا—تصوير الشبكيّة بتقنيّة OCT (Optical Coherence Tomography) هو الفحص الأهم لتشخيص الحالة بدقّة ورسم خطة علاج واضحة في نفس الزيارة.
في هذه المقالة ستتعرف ببساطة على معنى تصوير الشبكية OCT، كيف يُجرى، ماذا يكشف، ولماذا يُعدّ معيارًا ذهبيًا لمتابعة أمراض الشبكيّة والعصب البصري. ستعرف أيضًا كيف تُدار رحلة التشخيص والعلاج داخل عيادة د. أحمد حبيب افضل دكتور شبكية فى مصر لتخرج بخطة عملية وطمأنينة حقيقية.
ما هو تصوير الشبكية OCT؟
OCT – Optical Coherence Tomography هو تصوير مقطعي ضوئي عالي الدقة للشبكيّة والعصب البصري. الفكرة تشبه “الألتراسكان الضوئي”: الجهاز يرسل أشعة ضوئية آمنة غير مؤينة، وترتد من طبقات الشبكيّة لتكوين مقاطع طبقية ثلاثيّة الأبعاد بدقة ميكرونية تُظهر كل طبقة من طبقات الشبكيّة على حدة، إضافةً إلى رأس العصب البصري والألياف العصبية RNFL.
النتيجة؟ خريطة تفصيلية تُظهر: سمك الشبكيّة، وجود ارتشاح/تجمّع سوائل، أغشية على سطح الماكيولا (Epiretinal Membrane – ERM)، ثقوب بقعية (Macular Hole)، تنكّس بقعي (AMD)، تغيّرات سكّريّة (Diabetic Macular Edema – DME)، ومؤشرات مبكّرة للجلوكوما عبر قياس RNFL/GCC.
لا إشعاع، لا حقن صبغات في أغلب الحالات، ولا ألم—فحص سريع يستغرق دقائق، والنتيجة تُناقَش معك فورًا.
لماذا قد يطلب الطبيب فحص تصوير الشبكية OCT؟
- الماكيولا (البقعة الصفراء): تشوّه الرؤية المركزيّة، صعوبات القراءة، أو الاشتباه في DME/AMD/ERM/Macular Hole.
- متابعة السكّري: لرصد الارتشاحات الدقيقة قبل تفاقم الأعراض.
- الجلوكوما: قياسات RNFL/GCC لرصد التلف المبكّر في ألياف العصب—حتى قبل تغيّر مجال الإبصار.
- بعد العمليات أو الحقن داخل العين: لتقييم الاستجابة وتقليل العلاج الزائد أو المتأخر.
- أعراض غامضة مع قاع عين ظاهريًّا هادئ: يكشف تغيرات ميكرونية لا تُرى بالعين المجرّدة.
كيف يُجرى فحص تصوير الشبكية OCT خطوة بخطوة؟
- استقبال وشرح مختصر: يعرّفك الفريق بما سيحدث ويجيب عن أي تساؤلات.
- جلسة تصوير قصيرة: تجلس أمام الجهاز، تُثبِّت الذقن والجبهة، وتتابع نقطة ضوئية صغيرة.
- التقاط المقاطع: خلال ثوانٍ يلتقط الجهاز عشرات/مئات المقاطع في مسح واحد.
- تحليل فوري: تُعرض الخرائط والسماكات والمنحنيات فورًا؛ يراجعها الطبيب مع فحص قاع العين.
- قرار علاجي: تُناقَش الخطة: متابعة، قطرات، حقن داخل العين، ليزر انتقائي، أو جراحة إن لزم.
مهم: لا تحتاج عادةً لقطرات توسيع حدقة، لكن قد نوسّع الحدقة في حالات محددة لتحسين جودة الصورة أو الجمع بين فحوص أخرى بالتوسيع.
ماذا يميّز تصوير الشبكية OCT عن الفحوص الأخرى؟
- Fundus Photography (تصوير قاع العين): يعطي صورة ملوّنة للسطح فقط. OCT يكشف الطبقات العميقة والسوائل الدقيقة.
- Fluorescein Angiography – FA/FFA: مهم لرصد تسرّبات الأوعية الدموية، لكنه يتطلب حقن صبغة. OCT غير تداخلي ويكمل دوره، ثم نلجأ إلى FFA عند الحاجة.
- Ultrasound B-scan: ممتاز عندما يحجب النزف الزجاجي رؤية القاع، لكنه أقل دقة طبقيًا من OCT.
- CT/MRI: لأغراض تشريحية للحجاج والعصب/المخ، وليست لفحص طبقات الشبكيّة الدقيقة—OCT هو المعيار هنا.
أمراض يكشفها تصوير الشبكية OCT بدقة…
1) الوذمة البقعية السكّرية (DME)
تَسرّب سوائل دقيقة يجعل الماكيولا “منتفخة” قليلًا، فتبهت الرؤية. OCT يحدد موضع/كمية السوائل، ويقيّم الاستجابة للحقن المضادّة لعامل النمو (Anti-VEGF) أو الستيرويد أو الليزر الموجّه. تقليل الحقن الزائدة يعتمد على متابعة دقيقة بالأرقام.
2) التنكّس البقعي المرتبط بالعمر (AMD)
يرصد OCT ترسّبات Drusen، وجود سائل تحت الشبكيّة/تحت الظهارة الصبغيّة (SRF/IRF/PE detachment)، ويُوجّه العلاج بالحقن المضادّة لعامل النمو وتوقيته.
3) الغشاء فوق الشبكيّة (ERM)
“طبقة رقيقة” تنمو فوق سطح الماكيولا تشدّها وتشوّه الخطوط. OCT يوضح السماكة ودرجة الشدّ، وهل نحتاج متابعة أم جراحة شبكيّة (تقشير الغشاء وILM Peel) لتحسين التشوّه البصري.
4) ثَقب البقعة الصفراء (Macular Hole)
يحدّد OCT بدقّة: هل هو Lamellar أم Full-Thickness؟ ما قطره؟ هل هناك شدّ زجاجي (VMT)؟ بهذا نقرّر الملاحظة أو الجراحة PPV + ILM Peel + Gas، ونقيس احتمالات التحسّن بعد الإغلاق.
5) الجلوكوما (Glaucoma)
يقيس OCT سماكة ألياف العصب RNFL ومجمّع خلايا العقدة GCC. الانخفاض المبكّر قبل أي تغيّر في مجال الرؤية يسمح بعلاج استباقي وتجنّب خسارة لا رجعة فيها.
6) تجمع سوائل لأسباب أخرى (CSR وغيرها)
Central Serous Retinopathy – CSR يُظهر Subretinal Fluid واضحًا في OCT؛ نقرّر الملاحظة أو التدخل حسب الشدة ومدة الأعراض.
OCT Angiography (OCT-A): شرايين وأوردة… بلا حقن
تقنية متقدمة تُحلّل تغيّر الإشارة في مسوحات متتالية لكشف حركة الدم في الشعيرات الدقيقة دون صبغة. تفيد في AMD النضحي، اعتلال الشبكيّة السكّري، وبعض حالات نقص التروية. ليست بديلًا كاملًا لـ FFA دائمًا، لكنها أداة قوية غير تداخلية تسمح بمتابعة متكرّرة بلا قلق.
ماذا يحدث داخل عيادة د. أحمد حبيب؟
- تقييم مُسبق ذكي: الأعراض، التاريخ المرضي، أدوية عامّة (خاصّة السكّري/الضغط)، ثم فحص قاع العين بالتوسيع عند الحاجة.
- تصوير الشبكية OCT فوري: تُجرى اللقطات بسرعة، مع إعادة المسح إذا لزم لتحسين الجودة، ووضع خرائط سماكة الماكيولا/العصب.
- قراءة مقارَنة: إن كانت لديك زيارات سابقة، نقارن تلقائيًا منحنيات السماكة وخرائط RNFL لنرى التحسّن أو التراجع بصورة موضوعية.
- قرار علاجي واضح:
- متابعة سلوكيّة وتعليمات إنذار في الحالات البسيطة.
- حقن Anti-VEGF/ستيرويد موجهة بناءً على معطيات OCT.
- ليزر انتقائي/شبكي عند اللزوم.
- جراحات شبكيّة بدقّة عندما تتطلب الحالة (ERM/Macular Hole/انفصال شبكي).
- خطة متابعة شخصية: مواعيد محددة لالتقاط OCT جديد وقياس الاستجابة بالأرقام لا بالانطباع.
بهذه الرحلة المختصرة، لا تغادر العيادة وفي ذهنك أسئلة معلّقة: سترى صور حالتك، تفهم معناها، وتخرج بخطّة علاج زمنية وواضحة.
أسئلة شائعة
هل فحص OCT مؤلم؟
لا. ستجلس أمام الجهاز، يلتقط صورًا سريعة بدون لمس للعين وبدون حقن أو أشعّة مؤيّنة.
هل يحتاج صبغة؟
لا في الغالب. الصبغات تُستخدم في FFA، بينما OCT/OCT-A عادةً بدون حقن. قد يطلب الطبيب FFA لاحقًا إذا احتجنا تفاصيل عن التسرّبات الوعائيّة.
هل هناك مخاطر؟
لا توجد مخاطر تُذكر؛ الفحص ضوئي غير تداخلي. أحيانًا نحتاج توسيع حدقة—قد يسبّب زغللة مؤقتة لساعات، لذا يُفضَّل عدم القيادة بعدها مباشرة.
كم يستغرق؟
من 5 إلى 10 دقائق عادةً، وقد تمتد الزيارة الكاملة قليلًا بحسب الفحوص المصاحبة ومناقشة الخطة.
هل كل من لديه سكّري يحتاج OCT؟
ننصح بمتابعة دورية حسب توصية الطبيب؛ OCT يكشف ارتشاحات مبكّرة قد لا تشعر بها بعد—المتابعة الوقائية تحفظ الرؤية.
لماذا تُجري OCT مع د. أحمد حبيب؟
- خبرة شبكيّة متخصصة: قراءة دقيقة للصور تربط بين الرسم المقطعي والأعراض والفحص، لا مجرد “تقرير”.
- قرار علاجي يُقلّل العبء: الحقن أو الليزر فقط عندما تُثبت الصورة فائدتهما، ومع جداول متابعة تمنع العلاج الناقص أو الزائد.
- إتاحة الفحص والمتابعة في الزيارة نفسها: توفير الوقت وتقليل توتّرك—تشخيص وخطة في نفس اليوم قدر الإمكان.
- متابعة موضوعية بالأرقام: مقارنة سماكة الماكيولا وRNFL بين زيارة وأخرى لرؤية التحسّن بشكل ملموس.
- قنوات تواصل واضحة: عند ظهور أعراض جديدة (تشوّه فجائي، بقعة داكنة، ذباب طائر بكثرة) تتواصل فورًا لتقديم موعدك.
احجز الآن فحص تصوير الشبكية OCT لدى د. أحمد حبيب إذا كانت لديك أعراض بالماكيولا، سكّري يتطلّب متابعة دقيقة، اشتباه جلوكوما، أو تحتاج تقييم ما بعد علاج—لتخرج بخطة واضحة تحافظ على نظرك.
كيف تستعد للفحص؟ نصائح سريعة
- أحضر نظارتك وملفّك الطبي إن وُجد—خاصةً تقارير سكّر الدم/الضغط.
- إن كنا سنوسّع الحدقة، خطّط لعدم القيادة ساعتين–ثلاثًا.
- أخبر الفريق بأي تحسّس دوائي سابق أو عمليات عيون قريبة.
- لا تتوقّف عن أدوية مزمنة بدون تعليمات—الفحص غير تداخلي.
أمثلة واقعية على قرارات موجّهة بـ OCT (لتفهم الصورة)
- DME خفيف: متابعة سلوكية + ضبط سكّري + قطرات عند الحاجة، مع OCT كل 6–8 أسابيع.
- DME متوسط مع سوائل مركزية: بدء Anti-VEGF ثم OCT بعد 4–6 أسابيع لقياس الاستجابة وتحديد الجرعة التالية.
- ERM مؤثر على جودة الحياة: قرار جراحي مدروس بعد عرض صور تصوير الشبكية OCT وشرح توقّعات النتائج.
- FTMH صغير: جراحة مبكرة تزيد فرص الانغلاق والتحسّن البصري—القرار مبني على قطر الثقب بقياس OCT.
- اشتباه جلوكوما مبكر: خريطة RNFL/GCC تُظهر نقصًا موضّعًا؛ نبدأ علاجًا وقائيًا مع متابعة دورية لقياس التحسّن.
احجز موعدك اليوم
لا تنتظر حتى تتدهور الرؤية—OCT يمنحنا القدرة على اكتشاف المشكلة في وقت مبكّر ووضع علاج دقيق منذ اللحظة الأولى. احجز الآن لدى د. أحمد حبيب لفحص شامل وتتصوير الشبكية OCT متكامل وخطة علاج شخصية تُحافظ على بصرك وتستعيد وضوحك في القراءة والحياة اليومية.





